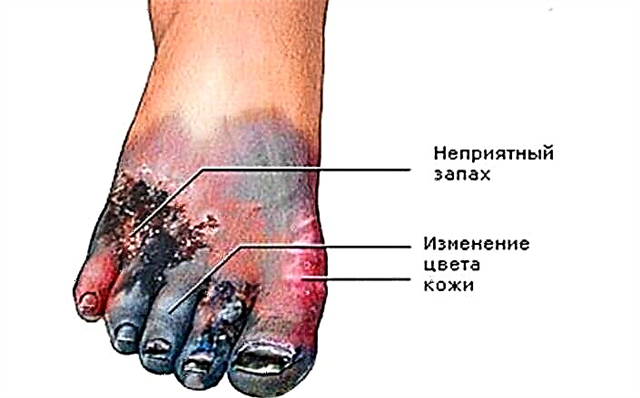
Fólk með blóðsykurshækkun glímir oft við það vandamál að insúlín lækkar ekki blóðsykur. Af þessum sökum velta margir sykursjúkir fyrir sér af hverju insúlín lækka ekki blóðsykur. Orsakir þessa fyrirbæra geta komið fram vegna eins af eftirfarandi þáttum: það er insúlínviðnám.
Birting Somoji-heilkennis, skammtur lyfsins og aðrar villur við gjöf lyfsins eru ranglega reiknaðir, eða sjúklingurinn fylgir ekki aðalmælum læknisins.
Hvað ef insúlín lækkar ekki blóðsykur? Leysa þarf vandamálið sem hefur komið upp hjá lækninum sem er að meðhöndla sjúklinginn. Leitaðu ekki að leiðum og aðferðum, sjálfsmeðferð. Að auki verður þú að fylgja eftirfarandi ráðleggingum:
- stjórna þyngd og halda henni innan eðlilegra marka;
- fylgja stranglega mataræði;
- forðast streituvaldandi aðstæður og alvarleg taugaáföll þar sem þau auka magn glúkósa í blóði;
Að auki mun viðhalda virkum lífsstíl og hreyfingu einnig hjálpa til við að draga úr sykri.
Hver eru ástæðurnar fyrir því að insúlín verkar ekki?
 Í sumum tilvikum dregur og lækkar insúlínmeðferð ekki hátt glúkósagildi.
Í sumum tilvikum dregur og lækkar insúlínmeðferð ekki hátt glúkósagildi.
Af hverju lækkar insúlín ekki blóðsykur? Það kemur í ljós að ástæðurnar geta ekki aðeins legið í réttmæti valinna skammta, heldur einnig háð inndælingarferlinu sjálfu.
Helstu þættir og orsakir sem geta valdið því að lyfið verkar ekki:
- Bilun er ekki í samræmi við geymslureglur lyfsins, sem geta komið fram í formi of kalds eða heitu hitastigs, í beinu sólarljósi. Besti hiti fyrir insúlín er frá 20 til 22 gráður.
- Notkun útrunnins lyfs.
- Blöndun tveggja mismunandi tegunda insúlíns í einni sprautu getur leitt til skorts á áhrifum frá sprautuðu lyfinu.
- Þurrkaðu húðina áður en það er sprautað með etanóli. Það skal tekið fram að áfengi hjálpar til við að hlutleysa áhrif insúlíns.
- Ef insúlín er sprautað í vöðvann (en ekki í húðfellinguna), má blanda viðbrögðum líkamans við lyfinu. Í þessu tilfelli getur verið lækkun eða aukning á sykri vegna slíkrar sprautunar.
- Ef ekki er séð tímamörk fyrir insúlíngjöf, sérstaklega fyrir máltíð, getur árangur lyfsins minnkað.
Það skal tekið fram að það eru mörg blæbrigði og reglur sem hjálpa til við að gefa insúlín rétt. Læknar mæla einnig með að fylgjast með eftirfarandi atriðum ef sprautan hefur ekki nauðsynleg áhrif á blóðsykur:
- Halda þarf sprautunni eftir gjöf lyfsins í fimm til sjö sekúndur til að koma í veg fyrir leka lyfsins;
- Fylgstu nákvæmlega með frestum til að taka lyfin og aðalmáltíðina.
Gæta þarf þess að ekkert loft fari í sprautuna.
Birting ónæmis gegn lyfjum
Stundum, jafnvel með réttri lyfjagjöf og samkvæmt öllum skömmtum sem læknirinn hefur ávísað, hjálpar insúlín ekki og lækkar ekki sykurmagn.
Þetta fyrirbæri getur verið einkenni ónæmis fyrir lækningatæki. Í læknisfræðilegum hugtökum er oft enn notað nafnið „efnaskiptaheilkenni“.
Helstu ástæður fyrir þessu fyrirbæri geta verið eftirfarandi þættir:
- offita og ofþyngd;
- þróun sykursýki af tegund 2;
- hár blóðþrýstingur eða kólesteról;
- ýmis meinafræði hjarta- og æðakerfisins;
- þróun fjölblöðru eggjastokka.
Í viðurvist insúlínviðnáms lækkar sykur ekki vegna þess að frumur líkamans geta ekki brugðist að fullu við verkun lyfsins sem gefin er. Fyrir vikið safnast líkaminn upp mikið sykur, sem brisi skynjar sem skort á insúlíni. Þannig framleiðir líkaminn meira insúlín en nauðsyn krefur.
Sem afleiðing af viðnám í líkamanum sést:
- hár blóðsykur;
- aukning á magni insúlíns.
Helstu einkenni sem benda til þróunar slíks ferlis birtast í eftirfarandi:
- það er aukið magn glúkósa í blóði á fastandi maga;
- blóðþrýstingur er stöðugt í hækkuðu magni;
- það er lækkun á stigi „góðs“ kólesteróls með mikilli hækkun á mikilvægum stigum „slæms“;
- vandamál og sjúkdómar í líffærum hjarta- og æðakerfisins geta þróast, oft er það minnkun á mýkt í æðum, sem leiðir til æðakölkun og myndun blóðtappa;
- þyngdaraukning;
- það eru vandamál með nýrun, eins og sést af tilvist próteina í þvagi.
Ef insúlín skilar ekki réttum áhrifum og blóðsykur byrjar ekki að falla er nauðsynlegt að standast viðbótarpróf og gangast undir greiningarpróf.
Kannski þróar sjúklingurinn insúlínviðnám.
Hver er kjarninn í þróun Syomozhdi heilkennis?
Eitt af einkennum langvarandi ofskömmtunar lyfs er birtingarmynd Somogys heilkenni. Þetta fyrirbæri þróast sem svar við tíðum auknum blóðsykri.
Helstu einkenni þess að sjúklingur þróar langvarandi ofskömmtun insúlíns hjá sjúklingi eru eftirfarandi:
- á daginn eru skörp stökk í glúkósastigi, sem annað hvort ná of háu stigi, lækka síðan undir stöðluðu vísbendingum;
- þróun tíðrar blóðsykursfalls, á sama tíma er hægt að sjá bæði dulda og augljós flog;
- þvagfæragreining sýnir útlit ketónlíkama;
- sjúklingnum fylgir stöðugt hungurs tilfinning og líkamsþyngd eykst stöðugt;
- sjúkdómur versnar ef þú eykur insúlínmagnið sem gefið er og bætir þig ef þú hættir að auka skammtinn;
- meðan á kvefi stendur er bættur blóðsykur, þessi staðreynd skýrist af því að meðan á sjúkdómnum stendur líkami telur þörf fyrir aukinn skammt af insúlíni.
 Að jafnaði byrjar hver sjúklingur með mikið magn glúkósa í blóði að auka skammtinn af insúlíninu sem gefið er. Í þessu tilfelli, áður en þú framkvæmir slíkar aðgerðir, er mælt með því að greina ástandið og huga að magni og gæðum neyslu fæðu, framboði á réttri hvíld og svefni, reglulega hreyfingu.
Að jafnaði byrjar hver sjúklingur með mikið magn glúkósa í blóði að auka skammtinn af insúlíninu sem gefið er. Í þessu tilfelli, áður en þú framkvæmir slíkar aðgerðir, er mælt með því að greina ástandið og huga að magni og gæðum neyslu fæðu, framboði á réttri hvíld og svefni, reglulega hreyfingu.
Fyrir þá sem hafa glúkósa í langan tíma í hækkuðu magni og eftir að hafa borðað aðeins meira er engin þörf á að bjarga ástandinu með insúlíninu. Reyndar eru dæmi þar sem hátt hlutfall er talið af mannslíkamanum sem norm og með markvissri lækkun þeirra er mögulegt að vekja þróun Somoji heilkennis.
Til að tryggja að það sé langvarandi ofskömmtun insúlíns sem á sér stað í líkamanum er nauðsynlegt að framkvæma fjölda greiningaraðgerða. Sjúklingurinn ætti að taka mælingar á sykurmagni á nóttunni með ákveðnu millibili. Mælt er með því að upphaf slíkrar aðferðar fari fram um klukkan níu á kvöldin og síðan er endurtekin á þriggja tíma fresti.
Eins og reynslan sýnir kemur blóðsykurslækkun fram á annarri eða þriðju klukkustund á nóttunni. Þess má einnig geta að það er á þessu tímabili sem líkaminn þarfnast insúlíns sem minnst og á sama tíma kemur hámarksáhrifin af því að lyfjameðferð er tekin í miðlungs tíma (ef sprautan er gerð klukkan átta til níu á kvöldin).
Somoji heilkenni einkennist af stöðugleika sykurs í byrjun nætur með smám saman lækkun á sykri um tvær eða þrjár klukkustundir og skarpt stökk nær morgni. Til að ákvarða skammtinn rétt, þarftu að ráðfæra þig við lækninn og fylgja öllum ráðleggingum hans.
Aðeins í þessu tilfelli er hægt að útrýma vandamálinu um að blóðsykurinn minnkar ekki.
Hvaða blæbrigði ætti að hafa í huga við útreikning á insúlínskammtinum?
Jafnvel réttir valdir skammtar af lyfinu þurfa nokkrar aðlaganir eftir áhrifum ýmissa þátta.
Helstu atriði sem þú þarft að borga eftirtekt til, svo að insúlín færir virkilega rétt minnkandi áhrif:
- Mjög stutt aðlögun insúlínskammta. Það gerist að tilkoma lyfsins í ófullnægjandi magni (það er að meðan á máltíðinni var borðað nokkrar brauðeiningar meira) getur leitt til þróunar blóðsykursfalls eftir fæðingu. Til að útrýma þessu heilkenni er mælt með því að auka skammtinn sem gefinn er lyfinu lítillega.
- Skammtaaðlögun lyfsins við langvarandi verkun fer beint eftir glúkósastigi fyrir kvöldmat og á morgnana.
- Með þróun á Somogy heilkenni er ákjósanlegasta lausnin að minnka skammtinn af langvarandi lyfi á kvöldin um tvær einingar.
- Ef þvagprufur sýna tilvist ketónlíkama í því, ættir þú að gera leiðréttingu varðandi skammt af asetoni, það er að gera aukasprautun af öfgakortsvirkri insúlín.
Aðlaga ætti skammtastærðina eftir því hversu líkamsræktin er. Myndbandið í þessari grein fjallar um insúlín.